Autores
- Dr. Gerardo Ayala Calvo. Servicio de Radiodiagnóstico, Sección de Neurorradiología Hospital Universitario 12 de Octubre, Madrid, [email protected].
- Dra. Laura Koren Fernández. Servicio de Radiodiagnóstico, Sección de Neurorradiología Hospital Universitario 12 de Octubre, Madrid.
- Dra. Elena Salvador Álvarez. Servicio de Radiodiagnóstico, Sección de Neurorradiología Hospital Universitario 12 de Octubre, Madrid.
Historia Clínica
-
Mujer de 26 años receptora de trasplante intestino-riñón por síndrome hemolítico urémico (SHU) y linfangiectasia intestinal. Presenta diplopía, parálisis facial bilateral, debilidad en miembro inferior izquierdo y ataxia. Un año antes recibió eculizumab para prevenir una recidiva del SHU.
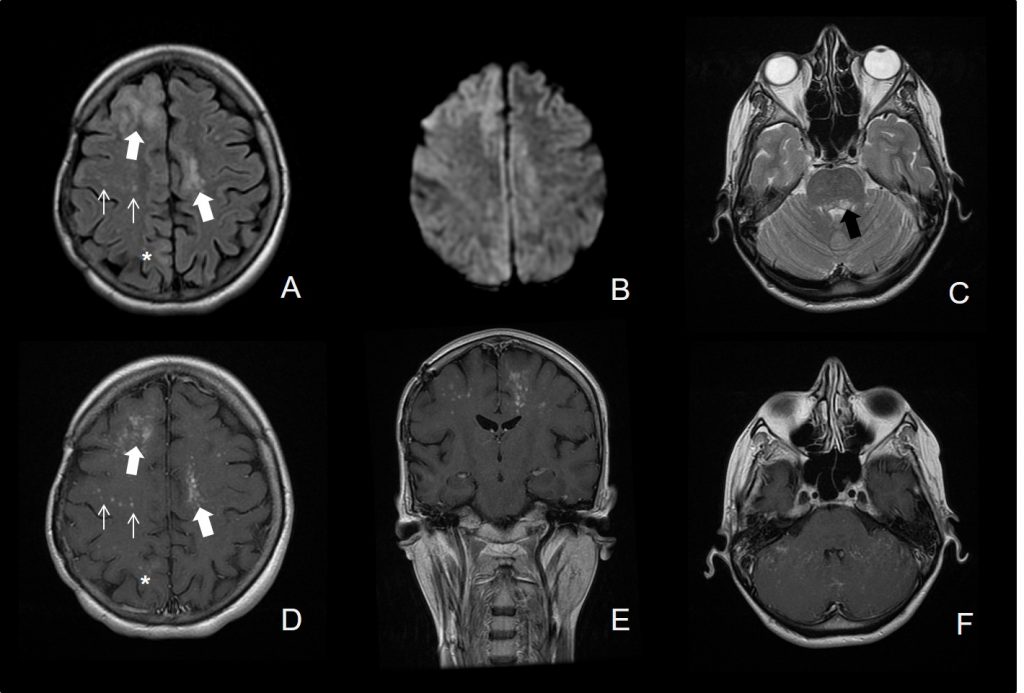

A) Axial FLAIR: Lesiones hiperintensas multifocales en sustancia blanca subcortical frontal derecha, frontal parasagital izquierda (flechas gruesas blancas) y más sutil parietal parasagital posterior derecha (asterisco). Lesiones hiperintensas puntiformes en sustancia blanca del centro semioval derecho (flechas blancas).
B) Difusión (b=1000): Existe moderada restricción que afecta preferentemente al margen periférico de las lesiones de mayor tamaño.
C) Axial T2: Existe también una lesión hiperintensa que asienta en el margen dorsal de la protuberancia, más evidente en la vertiente izquierda (flecha negra gruesa).
D-F) Secuencias T1 postcontraste: Las lesiones presentan captación de contraste, mal definida, ocasionalmente en forma de realce focal puntiforme en la sustancia blanca del centro semioval derecho. La lesión protuberancial izquierda no asocia captación de contraste.
Diagnóstico Radiológico:
LEUCOENCEFALOPATÍA MULTIFOCAL PROGRESIVA ASOCIADA A ECULIZUMAB
RESUMEN:
•La leucoencefalopatía multifocal progresiva (LMP) es una enfermedad desmielinizante por reactivación del polyomavirus John Cunningham (JC). En 2005 se describió su asociación con natalizumab y posteriormente se ha descrito también con otros anticuerpos monoclonales y fármacos inmunosupresores. El virus JC infecta a más del 50% de los adultos pero prácticamente todos los casos de LMP ocurren en pacientes inmunodeprimidos.
• Entre las manifestaciones clínicas más frecuentes están la debilidad motora, trastornos de la marcha, déficits visuales, alteraciones del lenguaje y ataxia, describiéndose alteraciones cognitivas en el 30-50% de los casos.
• En RM aparece como lesiones de sustancia blanca sin efecto de masa, a menudo subcorticales, hipointensas en T1 e hiperintensas en T2/FLAIR, que no muestran restricción en la zona central, pero pueden mostrarla en el margen periférico coincidente el frente activo. Asocian realce con contraste en un 15% de los casos asociados a VIH y en hasta un 40% de los casos asociados a natalizumab, en el momento del diagnóstico.
• En este caso el diagnóstico diferencial debería incluir la meningoencefalitis criptocócica, el linfoma, las vasculitis y la granulomatosis linfomatoide.
• El diagnóstico de LMP se establece mediante criterios clínicos o radiológicos asociados a la demostración del virus en el LCR, o menos frecuentemente, mediante biopsia cerebral.
• No se dispone de un fármaco específico contra el virus JC. En casos de enfermedad autoinmune o período post-trasplante, se debe valorar la suspensión del tratamiento inmunosupresor, teniendo en cuenta que puede determinar un rebrote de la enfermedad autoinmune o un rechazo al injerto.
BIBLIOGRAFÍA:
- Kleinschmidt-DeMasters BK, Tyler KL. Progressive multifocal leukoencephalopathy complicating treatment with natalizumab and interferon beta-Ia for multiple sclerosis. N Engl J Med 2005;353:369-74.
- Tan CS, Koralnik IJ. Progressive multifocal leukoencephalopathy and other disorders caused by JC virus: clinical features and pathogenesis. Lancet Neurol 2010;9:425-437.
- Lima MA. Progressive multifocal leukoencephalopathy: new concepts. Arq Neuropsiquiatr 2013;71(9-B):699-702
Deja una respuesta
Lo siento, debes estar conectado para publicar un comentario.
